Asthma-Forschung
Allergische Überreaktion verhindern
- von Martin Rolshoven
- 14.01.2022
Schätzungsweise jedes achte Kind leidet in Deutschland unter Asthma – einer chronischen Lungenerkrankung, die bei Betroffenen lebensgefährliche Reaktionen auslösen kann. Schuld daran ist eine übertriebene Reaktion des Immunsystems auf eigentlich harmlose Stoffe wie Pollen oder Hausstaub. Forschende der Medizinischen Fakultät möchten die Gründe für solch eine Überreaktion besser verstehen und Mittel finden, mit denen unser Abwehrsystem zurück ins Gleichgewicht gebracht werden kann. Die Deutsche Forschungsgemeinschaft (DFG) unterstützt ihr Vorhaben für drei Jahre mit 380.000 Euro.
Weltweit leiden mehr als 300 Millionen Menschen unter Asthma – und es werden kontinuierlich mehr. Keine chronische Kinderkrankheit kommt häufiger vor, und bislang kann Asthma nicht geheilt werden. Die Auslöser der Lungenerkrankung untersucht seit Jahren eine Essener Forschungsgruppe um Prof. Dr. Christian Taube, Dr. Sebastian Reuter und Dr. Hendrik Beckert von der Klinik für Pneumologie der Ruhrlandklinik. Im jetzt geförderten Projekt* konzentrieren sie sich auf sogenannte Wnt-Proteine.
„Erste Ergebnisse in unseren Asthma-Modellen zeigen eindrucksvoll das große Potenzial von Wnt-Proteinen“, sagt Immunologe Dr. Beckert. Demnach können diese vom Körper selbst produzierten Eiweiße einen Signalweg zwischen Zellen aktivieren und damit vermutlich auch das Verhalten des Immunsystems beeinflussen. Als eine Art Kommunikationsmittel tragen sie dazu bei, dass Heilungsprozesse ausgelöst werden und die Körperabwehr nach einem überstandenen Infekt wieder in den Ausgangszustand versetzt wird.
„Wenn wir also wüssten, an welcher Stelle der Immunreaktion Wnt-Proteine genau wirken, könnten wir uns deren Fähigkeiten im Kampf gegen Asthma zunutze machen und das Abwehrsystem wieder ins Gleichgewicht bringen“, sagt der 34-jährige Postdoc, der seit 2017 in Essen forscht. Sein Team wird künstlich hergestellte Wnt-Proteine nutzen und untersuchen, ob man mit ihnen die Körperabwehr gezielt steuern kann und dadurch asthmatische Reaktionen gemildert oder gar verhindert werden könnten. „Dieses Feintuning ist ein komplexer und langwieriger Vorgang, weil das Immunsystem auf nahezu unendlich viele Arten reagieren kann. Es könnte uns aber ganz neue Therapie-Optionen ermöglichen.“
* DFG-Projekt „Immunmodulation als Therapieoption für Asthma bronchiale – Evaluation, Mechanismus und Translation der Wirkung des kanonischen Wnt-Signalweges“: https://www.ruhrlandklinik.de/forschung-lehre/experimentelle-pneumologie/projektePojekt
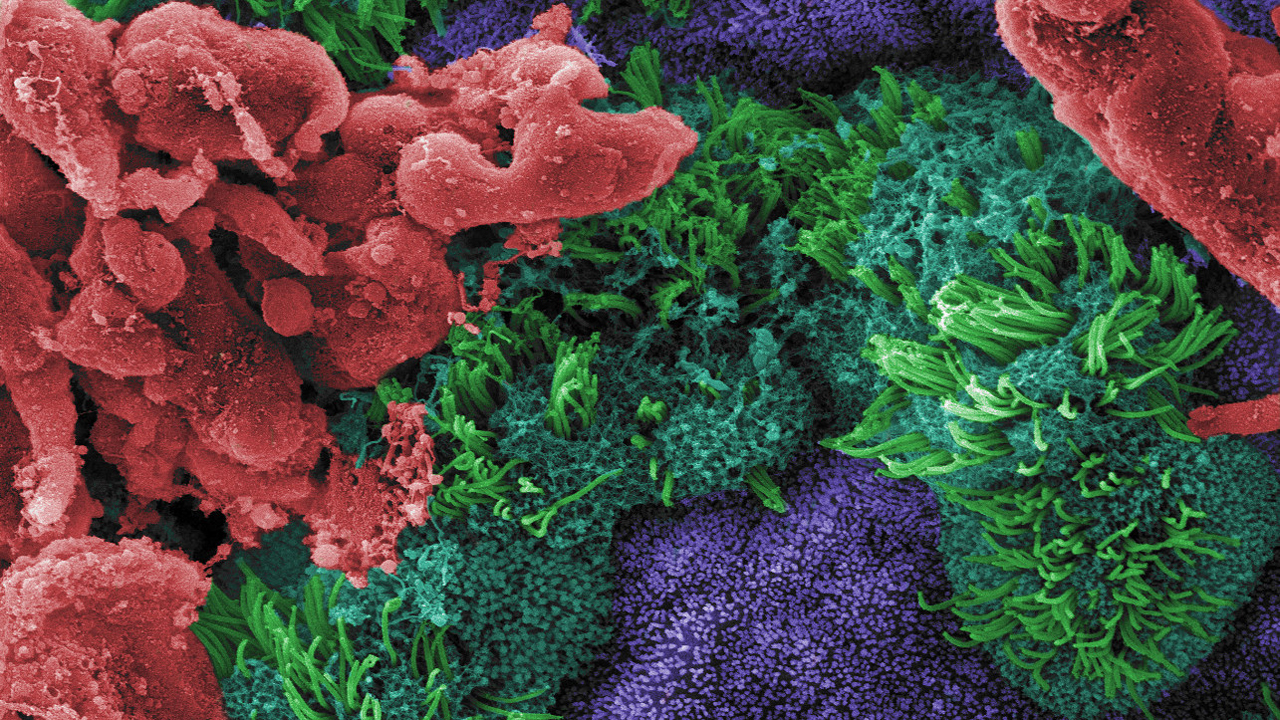
im Bild:
Mikroskopische Aufnahme: Es zeigt zwei Arten von Epithelzellen der Lunge (türkis, violett) sowie Flimmerhärchen (hellgrün), die dem Transport von Flüssigkeiten dienen. Epithelzellen gehören zu den vier Grundformen von Körperzellen. Sie bilden eine Trennschicht zur Außenwelt und werden deshalb auch Barrierezellen genannt. Der durch sie produzierte Schleim (rot) kann bei Asthma negative Auswirkungen auf die Bronchien haben. Das Projekt will diese Folgen abschwächen oder verhindern.
Weitere Informationen:
Dr. Hendrik Beckert, Klinik für Pneumologie, Universitätsmedizin Essen – Ruhrlandklinik, Tel. 0201/433-4626, hendrik.beckert@rlk.uk-essen.de
Redaktion: Martin Rolshoven, Medizinische Fakultät, Tel. 0201/723-6274, martin.rolshoven@uk-essen.de
